Der 1. Oktober steht jedes Jahr im Glanze pinker Farbe. Und nicht nur dieser Tag. Auch der restliche Oktober bleibt Pink.
Warum das?
Als offizieller Awareness-Monat für Brustkrebs ist der Oktober auch als #Pinktober bekannt. Ziel ist es, mehr Aufmerksamkeit auf das Krankheitsbild selbst, aber auch auf Brustkrebsvorsorgeuntersuchungen zu lenken – und so Leben zu retten. Der Pinktober wurde 1985 von der American Cancer Society ins Leben gerufen und will weltweit auf die Vorbeugung, Erforschung und Behandlung von Brustkrebs aufmerksam machen. Inzwischen werden unter dem Symbol der Rosa Schleife auch in den deutschsprachigen Ländern viele Veranstaltungen aus diesem Anlass durchgeführt.
In Deutschland wird zudem der 1. Oktober als Weltbrustkrebstag begangen. Brustkrebs ist mit etwa 30 Prozent aller Krebsfälle die häufigste Krebserkrankung bei Frauen in Deutschland. Derzeit erkrankt eine von acht Frauen im Verlauf ihres Lebens daran. Das ergibt mehr als 70.000 Neuerkrankungen jährlich und pro Jahr versterben 17.000 Patientinnen an dieser Erkrankung. Weltweit ist ein weiterer Anstieg der Erkrankungen zu verzeichnen.
Was genau ist Brustkrebs?
Warum Brustkrebs entsteht, ist bei vielen Frauen letztlich unklar. Für gewöhnlich entstehen die Genveränderungen, die Brustkrebs fördern oder auslösen, zufällig, wenn sich Zellen der Brustdrüsen bösartig verändern, unkontrolliert vermehren und zerstörend in umliegendes Gewebe wachsen. Viele Genveränderungen repariert die betroffene Zelle selbst oder sie stirbt ab oder wird vom körpereigenen Immunsystem beseitigt. Teilt sich eine fehlerhafte Zelle jedoch ungebremst weiter, kann Brustkrebs entstehen. Aber auch durch äußere Einflüsse kann es zu dauerhaften Schäden am Erbmaterial und damit zu Genveränderungen kommen.
An der Stelle ist wichtig zu verstehen: Wenn eine geschädigte Zelle nicht abstirbt, bleiben die Genveränderungen dauerhaft bestehen. So können sie sich im Laufe des Lebens ansammeln. Außerdem gibt es genetische Veränderungen, die das Brustkrebsrisiko erhöhen und die man von den Eltern erben kann. In etwa einem von zehn Fällen, ist der Brustkrebs erblich bedingt. Das bedeutet, dass die Veränderungen in den Erbanlagen der Eltern nun in den Körperzellen des Kindes zu finden sind (Keimbahnmutation) und das Risiko des Kindes erhöhen, selbst an Brustkrebs zu erkranken. Am bekanntesten sind dabei Mutationen am BRCA1- und BRCA2-Gen, es gibt aber noch andere Gene, deren Veränderung das Brustkrebsrisiko erhöhen können.
Bei den meisten Patientinnen kann Brustkrebs aber abgesehen von einem höheren Lebensalter nicht mit bestimmten Risikofaktoren in Verbindung gebracht werden. Dennoch gibt es weitere Risikofaktoren, die Brustkrebs begünstigen.[1]https://www.krebsinformationsdienst.de/tumorarten/brustkrebs/was-ist-brustkrebs.php
Welche Risikofaktoren begünstigen Brustkrebs?
Die Hormone Östrogen und Progesteron können das Risiko für die Entstehung von Brustkrebs beeinflussen. Das Erkrankungsrisiko wird beispielsweise durch eine frühe erste und eine späte letzte Regelblutung, Kinderlosigkeit oder ein höheres Alter bei der ersten Geburt erhöht. Auch eine Hormonersatztherapie gegen Wechseljahresbeschwerden kann das Risiko für Brustkrebs erhöhen, vor allem dann, wenn sie über einen längeren Zeitraum durchgeführt und eine Kombination aus Östrogen und Gestagen verwendet wird. Hormonhaltige Verhütungsmittel wie „die Pille“ erhöhen das Risiko für Brustkrebs dagegen nur wenig.[2]https://www.brustkrebs.de/was-ist-brustkrebs/ursachen-und-risikofaktoren
Verschiedene Lebensstilfaktoren können das Risiko für Brustkrebs erhöhen. Zu diesen zählen Übergewicht, Bewegungsmangel nach den Wechseljahren und Alkohol. Auch bei Rauchenden ist das Risiko für Brustkrebs erhöht, vor allem, wenn bereits im Teenageralter damit angefangen wird. Eine Ernährung, die viele tierische Fette (fette Wurst und Fleisch, Vollmilchprodukte, Butter, Schmalz) enthält, kann ebenfalls das Risiko für Brustkrebs erhöhen. Schwangerschaften und Stillen senken hingegen das Risiko.
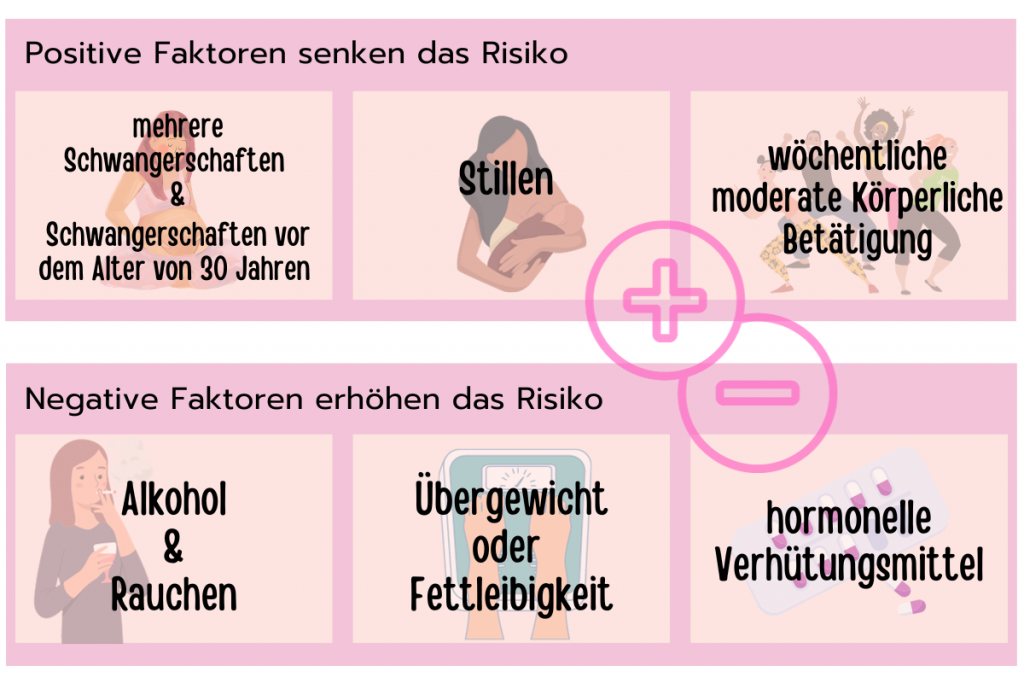
Weitere Faktoren, die das Risiko für Brustkrebs erhöhen können, sind:
- Sehr dichtes Brustdrüsengewebe
- Bestimmte gutartige Brustveränderungen oder eine vorausgegangene Brusterkrankung
- Vorherige Strahlentherapie des Brustkorbs in der Kindheit (z. B. bei Lymphom)
- Diabetes mellitus Typ II
Gibt es verschiedene Arten von Brustkrebs?
Unter der Bezeichnung „Krebs“ versteht man einen Sammelbegriff, der für bösartige Tumorerkrankungen verwendet wird. Bösartige Tumoren können unkontrolliert in benachbartes Gewebe eindringen und in manchen Fällen Tochtergeschwülste (Metastasen) in entfernten Körperregionen, wie z.B. der Leber bilden.
Um den Brustkrebs genau einzuteilen, wird grundsätzlich nach Gewebetyp und Ausbreitung differenziert: Geht der Tumor von den Milchgängen (duktal) oder Drüsenläppchen aus (lobulär)? Ist der Tumor noch auf das Ausgangsgewebe begrenzt (in-situ, sinngemäß „am Ort“) oder bereits in die Gewebestrukturen von Drüsenläppchen oder Milchgängen eingedrungen (invasiv)?
Entsprechend gibt es verschiedene Bezeichnungen für Formen von Brustkrebs. Einige der wichtigsten sind folgend aufgelistet:
- Duktales Mammakarzinom (invasiv duktal oder in-Situ)
- Lobuläres Mammakarzinom (auf die Milchdrüsen beschränkt –> gilt als Brustkrebsvorstufe)
- Seltene Formen
Wie wird Brustkrebs diagnostiziert?
Wenn etwas Auffälliges an der Brust gefunden wird, ist das zunächst für jede Person ein großer Schock. Das ist aber kein Grund zur Panik, denn Veränderungen der Brust sind nicht ungewöhnlich. Diese können zum Beispiel während der Periode der Frau ganz regulär vorkommen. Auch ein Knotenfund ist nicht zwangsläufig gleich ein schlimmer Befund, denn er kann sich als eine gutartige Veränderung erweisen.
Deshalb ist es sehr wichtig, durch diagnostische Untersuchungen den Verdacht auf Brustkrebs sicher abzuklären. Dazu hat der Arzt oder die Ärztin verschiedene Möglichkeiten. Häufig werden mehrere Untersuchungen kombiniert.


Welche Behandlungsmöglichkeiten gibt’s bei Brustkrebs?
Nachdem sämtliche Untersuchungen durch den Arzt oder die Ärztin erfolgt sind, wird er oder sie einen individuellen Behandlungsplan erstellen. Je nach Tumorstadium und Beschaffenheit der Krebszellen (Rezeptorstatus) kommen verschiedene Therapieverfahren infrage. In bestimmten Situationen werden auch Therapien kombiniert, um die Krebszellen gezielter zu bekämpfen und die Erfolgschancen zu erhöhen. Wie bei allen Therapien können typische Nebenwirkungen auftreten, weswegen eine umfassende und transparente Aufklärung durch betreuende Fachärzt*innen und eine vertrauensvolle Kommunikationsebene das A&O im Umgang mit den betreffenden Personen sind, damit gewährleistet ist, dass jede mögliche Nebenwirkung umgehend mit dem Arzt oder der Ärztin besprochen werden kann.[3] … Continue reading
Nachfolgend sind die wichtigsten Behandlungsverfahren aufgelistet:
- Operation
- Strahlentherapie
- Antihormontherapie (endokrine Therapie)
- zielgerichtete Therapien (molekularbiologische Ansätze)
- Immunonkologische Therapie (nur bei speziellen Krebsformen)
Da dies kein ärztliches Fachportal ist, möchten wir an dieser Stelle für detaillierte Informationen an betreffende Fachärzt*innen und Fachportale verweisen:
- https://www.krebsinformationsdienst.de/
- https://www.krebsgesellschaft.de/basis-informationen-krebs/krebsarten/brustkrebs.html
- https://www.krebshilfe.de/informieren/ueber-krebs/krebsarten/brustkrebs/
Was kommt nach der Behandlung?
In erster Linie kommt hier das Konzept der Rehabilitation zum Einsatz, welches dabei helfen soll, möglichst schnell wieder Alltags- und Berufsleben zu partizipieren. Dabei werden körperliche, seelische, aber auch soziale Aspekte beachtet. Für eine solche Reha bieten sich insbesondere spezielle Rehakliniken an, die auf die Bedürfnisse der Betroffenen zugeschnitten sind. Auch Selbsthilfegruppen können in diesen Zeiten eine enorme psychische Unterstützung sein, ebenso wie der Austausch mit Angehörigen, Sozialarbeitern, Beratungsstellen oder Psychologen.
Begleitend zur Rehabilitation findet die medizinische Nachsorgebehandlung statt. Die Nachsorge soll sicherstellen, einen möglichen Rückfall (Rezidiv) rechtzeitig zu erkennen. Sie dient auch dazu, mögliche Begleit- oder Folgeerkrankungen der Ersttherapie bestmöglich zu behandeln.[4] … Continue reading
Gibt es Möglichkeiten der Brustkrebs-Prävention?
Die folgenden Möglichkeiten dienen der möglichst frühzeitigen Erkennung von Brustkrebs und können zum Teil sogar selbsttätig durchgeführt werden.
- Die Selbstuntersuchung – Brust abtasten
Das Abtasten der Brust ist für jede Frau ein zentraler Bestandteil bei der Brustkrebs-Früherkennung. Je früher ein Tumor im Gewebe der Brust erkannt wird, desto besser liegen die Chancen für eine vollständige Heilung und Gesundung. Daher ist Regelmäßigkeit bei der Untersuchung der Brust oberstes Gebot.
Alternativ zur Selbstuntersuchung oder auch ergänzend dazu kann hier auch die Taktilograpie (z.B. durch Discovering Hands) eine Unterstützung sein.
- Vorsorgeuntersuchung der gesetzlichen Krankenversicherung
Einmal im Jahr, so wird es Frauen ab 30 empfohlen, sollte man sich einer Vorsorgeuntersuchung für Brustkrebs unterziehen. Diese kann in einer gynäkologischen Praxis stattfinden. Die gesetzlichen Krankenversicherungen (GKV) übernehmen die Kosten für diese Brustkrebsvorsorge. - Die frauenärztliche Tastuntersuchung
Ähnlich wie bei der Selbstabtastung werden hier beide Brüste durch die Gynäkologin strukturiert befühlt. Auch die Achselhöhlen und die Regionen rund um Schlüsselbein und Brustbein werden sorgfältig abgetastet. Form und Größe beider Brüste und Brustwarzen werden kontrolliert. Die Brustwarzen werden dabei vorsichtig zusammengedrückt, um zu prüfen, ob Flüssigkeit austritt. - Das Mammografie-Screening
Frauen zwischen 50 und 69 Jahren wird empfohlen, zusätzlich zur jährlichen Tastuntersuchung ein Mammografie-Screening zu besuchen. Alle zwei Jahre erhalten diese Frauen eine Einladung mit einem Terminvorschlag und Untersuchungsort. Die Teilnahme ist freiwillig, aber die Kosten würden von der GKV getragen werden. - Ultraschall der Brust
Die Sonografie wird nicht routinemäßig in der Früherkennung von Brustkrebs eingesetzt. Hierfür ist die Mammografie besser geeignet. Sie kann eine Mammografie jedoch sehr gut ergänzen, wenn deren Ergebnis unklar ist. Wenn die Durchführung einer Mammografie nicht möglich oder nicht empfohlen ist, kommt der Ultraschall zum Einsatz. Der Ultraschall ist allerdings eine IGeL-Leistung und muss daher selbst bezahlt werden.[5] … Continue reading
Habt ihr Erfahrungen mit Vorsorgemaßnahmen gemacht oder wart selbst schon einmal an Brutkrebs erkrankt? Oder habt ihr wichtige Ergänzungen zum Thema? Dann immer her damit. Schreibt uns eure Gedanken in die Kommentare :).
Quellenangaben[+]
| ↑1 | https://www.krebsinformationsdienst.de/tumorarten/brustkrebs/was-ist-brustkrebs.php |
|---|---|
| ↑2 | https://www.brustkrebs.de/was-ist-brustkrebs/ursachen-und-risikofaktoren |
| ↑3, ↑4 | https://www.msd-gesundheit.de/krebserkrankungen/brustkrebs/?utm_source=google&utm_medium=sea&utm_campaign=onco_search_kampagne_brustkrebs&utm_source=google&utm_medium=sea&utm_campaign=onco_search_kampagne_01032020&gclid=CjwKCAjwjaWoBhAmEiwAXz8DBflBSBkTJrZdOrmz4d7bM43z8OsKxBjYU48XeoPmL8jodsvgX0rcihoCkFAQAvD_BwE |
| ↑5 | https://www.krebsinformationsdienst.de/tumorarten/brustkrebs/frueherkennung.php#:~:text=Brustkrebs%2DFr%C3%BCherkennung%20in%20Deutschland&text=Mammographie%2DScreening%20%E2%80%93%20Zwischen%2050%20und,eine%20Mammographie%20in%20Anspruch%20nehmen. |






